¿Millones de vidas salvadas? – Acerca de las vacunas COVID y el exceso de mortalidad
Autor: Dr. Michael Palmer
Un reciente artículo de la revista Focus vuelve a afirmar que las vacunas COVID-19 han salvado millones de vidas. Esta afirmación es insostenible. Por el contrario, un estudio estadístico a gran escala sobre la mortalidad general muestra que COVID-19 en sí sólo causó un pequeño aumento de la mortalidad, pero que las vacunas y otras «contramedidas» hicieron aumentar esas tasas.
Los lectores de este sitio web sabrán que existen dos puntos de vista radicalmente distintos sobre la eficacia de las vacunas COVID-19 modificadas genéticamente. El gobierno, las autoridades y los medios de comunicación y científicos cercanos a ellos difunden la historia de que estas vacunas han salvado de la muerte a millones de personas. En 2022, por ejemplo, se publicó un estudio basado en simulaciones por ordenador en el que se afirmaba que sólo en el primer año de la campaña de vacunación se habían salvado más de 14 millones de vidas [1].
Por el contrario, el MWGFD y otros críticos sostienen que las vacunas han costado la vida y la salud a muchas personas. Beattie [2] descubrió un aumento de la mortalidad general durante el primer año de la campaña de vacunación, que fue especialmente pronunciado en los países con altas tasas de vacunación.
Recientemente se publicó otro estudio en el que se utilizaron datos de 54 «países y regiones» para repetir la historia del efecto salvador de vidas de las vacunaciones [3]. Focus informaba con entusiasmo: «¡Millones de vidas salvadas! Las vacunas Corona funcionaron incluso mejor de lo que se suponía» [4]. Sin embargo, este estudio se contradice con un estudio exhaustivo publicado recientemente por Rancourt y sus colegas. Estos autores leyeron un aumento de la tasa de mortalidad tras la introducción de las vacunas a partir de las estadísticas de mortalidad de 125 países [5].
¿Cómo es posible que los investigadores lleguen a conclusiones tan diametralmente opuestas? La principal diferencia es la siguiente: estudios como los de Watson et al [1] y Meslé et al [3], que constatan un efecto positivo de las vacunas, se basan en cifras oficiales sobre «muertes por COVID». En cambio, Beattie [2] y Rancourt et al [5] se basan en cifras globales de mortalidad. Pero, ¿cuál de estos dos enfoques es el correcto?
1. ¿Hasta qué punto es mortal la COVID-19?
Las vacunas contra la COVID-19 sólo podrían salvar muchas vidas si la COVID-19 fuera realmente mortal con frecuencia. Pero éste no es el caso. Ya en 2020, los dos epidemiólogos Brown [6] y Ioannidis [7] publicaron estudios que demostraban que la COVID-19 no es más peligrosa que una oleada normal de gripe. El patólogo forense de Hamburgo Püschel examinó los cuerpos de un número considerable de personas fallecidas en las que COVID-19 había sido señalada como la causa de la muerte. En cada uno de estos casos, encontró otras enfermedades significativas además de la COVID-19 que habían sido al menos una causa contribuyente de la muerte [8,9]. Un informe de las autoridades sanitarias italianas llegó a conclusiones muy similares [10]. En él, de unas 2.000 muertes por COVID-19, sólo el 0,8% no presentaba ninguna enfermedad concomitante, y la edad media de los fallecidos superaba los 80 años. Esto significa que la mayoría de los pacientes que murieron por o con COVID-19 eran aquellos que también habrían corrido un riesgo significativo de muerte por otras infecciones respiratorias (por ejemplo, gripe).
Si la causa de la muerte es ambigua en tantos casos, ¿cómo podemos juzgar cuántas personas fueron realmente víctimas de la «pandemia» COVID-19? El patólogo forense Püschel declaró al periódico Die Welt: «Estoy convencido de que la mortalidad covid ni siquiera será perceptible como un pico de mortalidad anual» [9]. Apuntaba a la solución: una pandemia real, grave y mortal debería reflejarse, por supuesto, en la tasa de mortalidad anual global, independientemente de cuántas muertes individuales se identificara incorrectamente la infección en cuestión o se pasara por alto como causa de la muerte. Así que echemos un vistazo a los datos de mortalidad global recopilados por Rancourt y sus colegas.
2. Mortalidad global en el primer año de la «pandemia» de COVID-19
El estudio de Rancourt et al [5] analizó datos de un total de 125 países; aquí sólo veremos algunos ejemplos seleccionados, pero son al menos representativos de otros países occidentales.
Brevemente sobre la metodología de los autores: Utilizando los 5 años que precedieron a la «pandemia» de COVID-19, establecieron primero una línea de tendencia, que se extendió después al periodo de la «pandemia». La mortalidad esperada así obtenida se restó entonces de la mortalidad observada durante la «pandemia» para estimar el exceso de mortalidad causado por COVID-19 y/o las contramedidas. Esto se ilustra en la Figura 1 para los dos países, Italia y Japón. En el periodo anterior a la «pandemia», ambos países muestran un ritmo anual característico y uniforme. Mueren más personas en invierno que en verano; los picos cortos ocasionales en verano (especialmente en Italia) pueden explicarse por las olas de calor. Las desviaciones de la tendencia media calculada son menores antes de 2020.
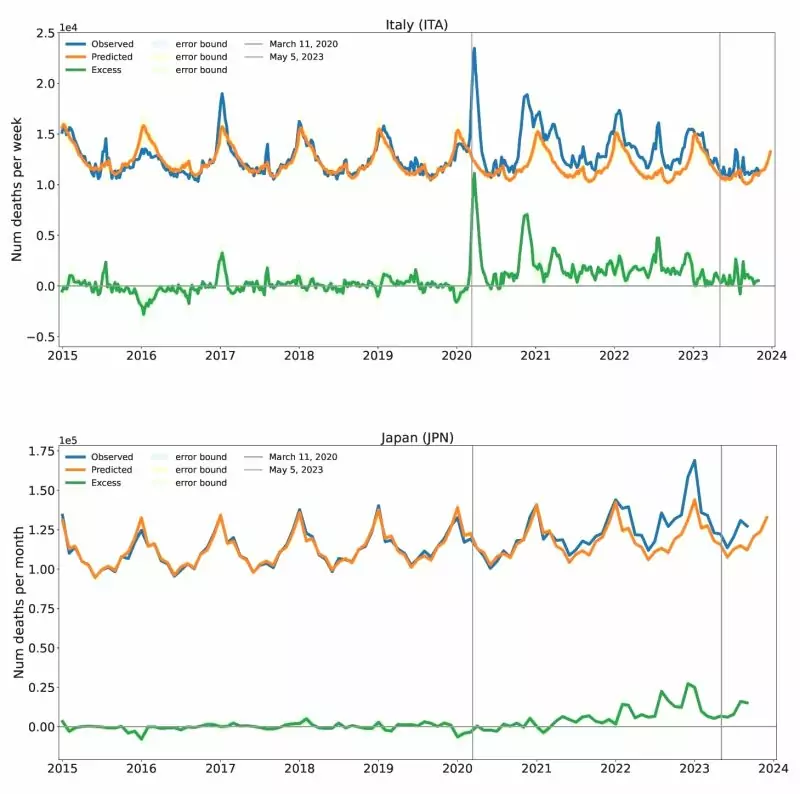
Figura 1: Mortalidad total en Italia y Japón antes y después del inicio de la pandemia de COVID-19. Líneas azules: mortalidad observada por mes (Japón) o por semana (Italia). Líneas amarillas: tendencia plurianual (antes de marzo de 2020) y valor esperado calculado a partir de ésta (a partir de marzo de 2020). Línea verde: diferencia entre los valores observados y los previstos. Las cifras anuales corresponden al principio de cada año. Tomado de [5].
Una diferencia interesante entre los dos países se observa en 2020. En Italia, hay un pico pronunciado inmediatamente después de que la OMS anunciara la pandemia el 11 de marzo de 2020. Sin embargo, este pico volvió a caer con la misma rapidez con la que había llegado. No hay señales de esto en Japón, donde las cosas se mantuvieron tranquilas a lo largo de 2020.
¿Cómo se produjo este pico tan temprano en Italia? Rancourt y sus colegas sostienen que se produjo sobre todo como resultado de las equivocadas contramedidas de las autoridades. Personalmente, esta interpretación me parece plausible. Está respaldada por resultados similares en Norteamérica. Allí, el mismo pico temprano se produjo en el estado norteamericano de Nueva York, mientras que estuvo completamente ausente en Texas y Canadá [11,12]. Por lo tanto, este pico no puede atribuirse a factores raciales o geográficos; y el virus ciertamente no se detuvo en el paso fronterizo entre Nueva York y Ontario. Esto deja sólo la interpretación de que las diferentes pautas de tratamiento y otras medidas fueron realmente las responsables. De hecho, tras la oleada de muertes, se criticó duramente a la dirección política de Nueva York, que, por ejemplo, había ordenado el traslado de pacientes con COVID-19 agudamente enfermos de los hospitales a residencias de ancianos, donde la infección se propagó rápidamente [11].
La figura 1 muestra un aumento significativo de la mortalidad global en los años siguientes (2021-2023) tanto en Italia como en Japón. ¿Qué ocurrió a partir de 2021? Por supuesto, este fue el momento de la campaña de vacunación. Así que analicemos más detenidamente este periodo.
3. Mortalidad global en la era de la vacunación
La figura 2 muestra el exceso de mortalidad y el número de dosis de vacunas administradas en Japón. El gráfico superior muestra el exceso de mortalidad mensual y las tasas de vacunación mensuales. El gráfico inferior muestra los mismos datos de forma acumulativa, es decir, para cada punto en el tiempo, se muestra el total acumulado de exceso de mortalidad y dosis de vacunas administradas hasta ese punto.
La presentación acumulativa, en particular, muestra claramente que el exceso de mortalidad en Japón no aumentó hasta el inicio de la campaña de vacunación. El gráfico mensual (superior) también muestra que los picos en las tasas de vacunación coinciden con los picos en el exceso de mortalidad; parece que las inyecciones repetidas se asocian con mayores aumentos de la mortalidad. Aunque las tasas de vacunación cayeron bruscamente en 2023, el exceso de mortalidad siguió siendo significativo. Los datos de Japón muestran claramente que no hubo ninguna «pandemia» en 2020 que no se hubiera podido controlar sin vacunas, por lo que era imposible desde el principio que las vacunas salvaran un número significativo de vidas. Sin embargo, la vacunación no sólo fue simplemente inútil, sino que provocó un considerable exceso de mortalidad.
La figura 3 muestra el exceso de mortalidad y las tasas de vacunación en Italia. El pico de exceso de mortalidad descrito anteriormente al principio de la «pandemia» precede a la introducción de la vacunación, y otro pico en el invierno de 2020/2021 también parece producirse poco antes de la campaña de vacunación. No se reconoce claramente una correlación temporal entre los picos en las tasas de vacunación y el exceso de mortalidad. No obstante, el gráfico acumulativo también muestra que el exceso de mortalidad no disminuyó con la introducción de la vacunación. Y aunque parece que casi nadie se vacunó en 2023, el exceso de mortalidad se mantuvo en relación con el periodo anterior a la «pandemia» de COVID-19.
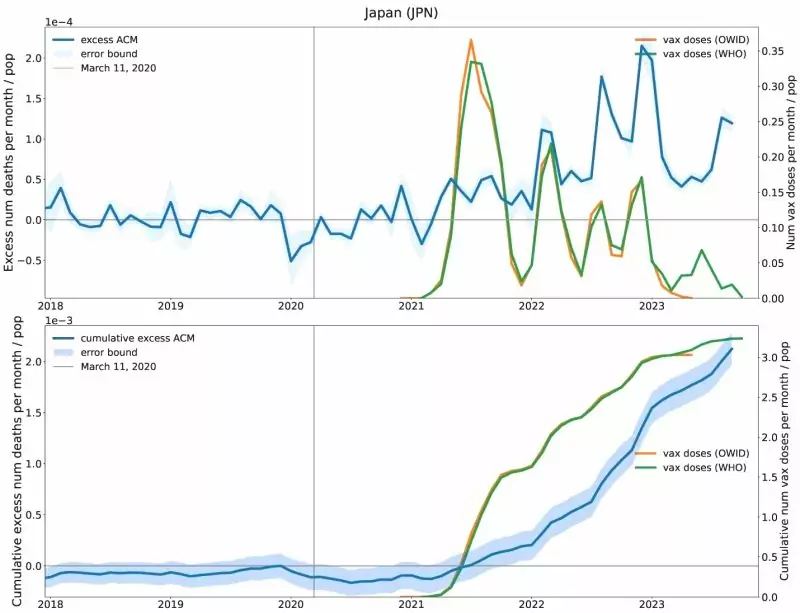
Figura 2: Exceso de mortalidad (azul) y tasas de vacunación COVID-19 (amarillo y verde, según dos fuentes de datos diferentes) en Japón. Arriba: exceso de mortalidad mensual y tasas de vacunación. En la parte inferior: Exceso de mortalidad acumulado y número de dosis de vacuna inyectadas. Tomado de [5].
Si las vacunas fueran realmente eficaces, su introducción debería haber conducido a una rápida estabilización del exceso de mortalidad. Incluso debería haberse producido una cierta estabilización sin las vacunas, porque los que sobreviven a la primera infección deberían ser en gran medida inmunes a las infecciones repetidas [13]. Sin embargo, al final del primer año, es probable que la mayoría de la población haya tenido al menos una «experiencia» con el virus. El exceso de mortalidad persistente tras la introducción de las vacunas apunta de nuevo a su eficacia negativa.
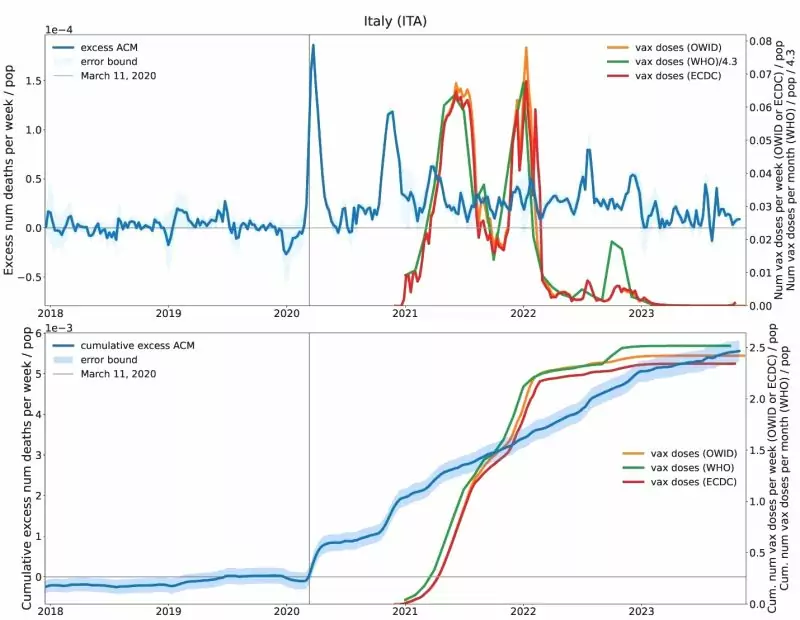
Figura 3: Exceso de mortalidad (azul) y tasas de vacunación COVID-19 (amarillo, verde y rojo, según tres fuentes de datos diferentes) en Italia. Arriba: exceso de mortalidad semanal y tasas de vacunación. En la parte inferior: Exceso de mortalidad acumulado y número de dosis de vacuna inyectadas. Tomado de [5].
La figura 4 muestra el exceso de mortalidad y las tasas de vacunación en Alemania. El patrón de las curvas se sitúa aquí entre las de Japón e Italia. Parece producirse un pico de exceso de mortalidad en el invierno de 2020/2021 poco antes del inicio de la campaña de vacunación, pero es menos pronunciado que en Italia. El exceso de mortalidad se acelera con el inicio de la campaña de vacunación y parece que apenas ha disminuido a finales de 2023, aunque las tasas de vacunación en 2023 eran cercanas a cero. Como en Japón, existe una correspondencia temporal implícita entre los picos de las tasas de vacunación y el exceso de mortalidad.
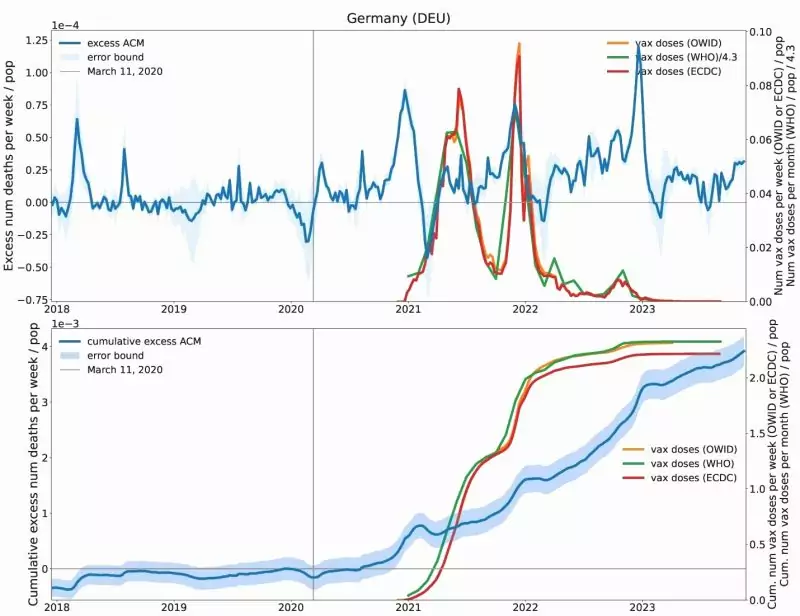
Figura 4: Exceso de mortalidad (azul) y tasas de vacunación COVID-19 (amarillo, verde y rojo, según tres fuentes de datos diferentes) en Alemania. Arriba: exceso de mortalidad semanal y tasas de vacunación. En la parte inferior: Exceso de mortalidad acumulado y número de dosis de vacuna inyectadas. Tomado de [5].
4. Conclusión
En general, cabe señalar lo siguiente:
No se observa una reducción del exceso de mortalidad tras la introducción de las vacunas en ninguno de los tres países. Incluso en Italia, un país con un elevado exceso de mortalidad incluso antes del inicio de la vacunación, no se reconoce ninguna reducción debida a la vacunación.
Alemania y Japón, en particular, mantuvieron el exceso de mortalidad bajo control durante 2020. En ambos países, no se produjo un exceso de mortalidad significativo hasta después de la introducción de las vacunas.
Los ejemplos aquí seleccionados son representativos de otros países occidentales. En Francia e Inglaterra, el exceso de mortalidad antes y después de la introducción de las vacunas fue similar al de Italia, mientras que en Finlandia, por ejemplo, la tendencia fue similar a la de Alemania y Japón.
Los análisis de la mortalidad global realizados por Rancourt y sus colegas muestran una influencia negativa general de la vacunación sobre la mortalidad global. Los autores estiman que el número de muertes debidas a las vacunaciones y otras «contramedidas» se sitúa en torno a los 30 millones en todo el mundo. Este estudio es muy completo y también analiza en detalle otras influencias nocivas, por ejemplo la de la pobreza. Cualquiera que quiera comprender las devastadoras consecuencias de las medidas impuestas por gobiernos y autoridades de todo el mundo durante la «pandemia» del coronavirus debería echar un vistazo a esta obra.
Fuentes
- Watson, O.J. et al. (2022) Global impact of the first year of COVID-19 vaccination: a mathematical modelling study. Lancet Infect. Dis. DOI:10.1016/S1473-3099(22)00320-6. URL: https://www.ncbi.nlm.nih.gov/pubmed/?term=35753318
- Beattie, K.A. (2021) Worldwide Bayesian Causal Impact Analysis of Vaccine Administration on Deaths and Cases Associated with COVID-19: A Big Data Analysis of145 Countries. ResearchGate DOI:10.13140/RG.2.2.34214.65605. URL: https://doi.org/10.13140/RG.2.2.34214.65605
- Meslé, M.M.I. et al. (2024) Estimated number of lives directly saved by COVID-19 vaccination programmes in the WHO European Region from December, 2020, to March, 2023: a retrospective surveillance study. Lancet Respir. Med. DOI:10.1016/s2213-2600(24)00179-6. URL: http://dx.doi.org/10.1016/S2213-2600(24)00179-6
- Anonymous (2024) Millionen Leben gerettet! Corona-Impfungen wirkten noch besser als angenommen. URL: https://www.focus.de/gesundheit/news/neue-who-analyse-millionen-leben-gerettet-corona-impfungen-wirkten-noch-besser-als-angenommen_id_260217520.html
- Rancourt, D.R. et al. (2024) Spatiotemporal variation of excess all-cause mortality in the world (125 countries) during the Covid period 2020-2023 regarding socio-economic factors and public-health and medical interventions. URL: https://correlation-canada.org/covid-excess-mortality-125-countries/
- Brown, R.B. (2020) Public health lessons learned from biases in coronavirus mortality overestimation. Disaster Med. Public Health Prep. pp. 1-24. URL: https://www.ncbi.nlm.nih.gov/pubmed/?term=32782048
7. Ioannidis, J.P.A. (2020) Infection fatality rate of COVID-19 inferred from seroprevalence data. Bull. World Health Organ. p. BLT.20.265892. URL: https://archive.org/details/ioannidis-2020
8. Pueschel, K. (2020) Forensic Pathologist: No One in Hamburg Has Died of COVID-19 Alone. URL: https://gatesofvienna.net/2020/05/forensic-pathologist-no-one-in-hamburg-has-died-of-covid-19-alone/
9. Püschel, K. (2020) In Hamburg ist niemand ohne Vorerkrankung an Corona gestorben. URL: https://www.welt.de/regionales/hamburg/article207086675/Rechtsmediziner-Pueschel-In-Hamburg-ist-niemand-ohne-Vorerkrankung-an-Corona-gestorben.html
10. Anonymous (2020) Report sulle caratteristiche dei pazienti deceduti positivi a COVID-19 in Italia. Il presente report è basato sui dati aggiornati al 17 Marzo 2020. URL: https://www.epicentro.iss.it/coronavirus/bollettino/Report-COVID-2019_17_marzo-v2.pdf
11. Rancourt, D. (2020) All-cause mortality during COVID-19: No plague and a likely signature of mass homicide by government response. URL: https://denisrancourt.ca/entries.php?id=9
12. Rancourt, D.G. et al. (2021) Nature of the COVID-era public health disaster in the USA, from all-cause mortality and socio-geo-economicand climatic data. URL: https://denisrancourt.ca/entries.php?id=107
13. Abu-Raddad, L.J. et al. (2021) Severity of SARS-CoV-2 Reinfections as Compared with Primary Infections. N. Engl. J. Med. 385:2487-2489. URL: https://www.ncbi.nlm.nih.gov/pubmed/?term=34818474
Fuente de los gráficos: